Coxartroza articulației șoldului (HJ) este o boală degenerativă-distrofică care afectează cartilajele și țesutul osos. În articolele medicale, poate fi numit diferit: coxartroză deformantă, DOA a articulației șoldului, osteoartrita. Toți acești termeni înseamnă aceeași patologie - artroză, dar „coxartroza" este un concept mai restrâns care caracterizează înfrângerea articulației șoldului.
Cartilajul este primul care suferă de artroză, apoi oasele și structurile din jur - ligamentele și mușchii - sunt implicate în procesul patologic. Dacă există modificări ale oaselor, la cuvântul „artroză" se adaugă prefixul „osteo". În cazurile avansate, articulația este deformată și deja se vorbește despre artroza deformatoare (osteoartrita).
caracteristici generale
Osteoartrita deformantă a articulației șoldului este a doua cea mai frecventă după gonartroza genunchiului. Datorită locației profunde a articulației șoldului, deformarea osului poate trece neobservată pentru o lungă perioadă de timp și doar imaginile cu raze X realizate în etapele ulterioare vor arăta modificări.
Dezvoltarea acestei boli este influențată de diverși factori, printre care un stil de viață inactiv, traume și tulburări metabolice. Din cauza specificului vieții moderne, în care adesea nu există loc pentru educația fizică, artroza afectează un număr tot mai mare de oameni. Mai mult, incidența maximă se încadrează pe grupa de vârstă mijlocie - de la 40 la 60 de ani.
Referinţă:coxartroza afectează adesea femeile decât bărbații.
Mecanismul de dezvoltare
Articulația coapsei este formată din două oase: femurul și iliacul (pelvin). Capul femurului intră în acetabulul pelvisului, care rămâne nemișcat în timpul mișcării - mers, alergare. În același timp, suprafața articulară a femurului se poate deplasa în mai multe direcții, asigurând flexia, extensia, abducția, aducția și rotația (rotația) coapsei.
În timpul activității fizice, osul femural se mișcă liber în acetabul datorită țesutului cartilaginos care acoperă suprafețele articulare. Cartilajul hialin se remarcă prin rezistență, fermitate și elasticitate; acționează ca un amortizor și participă la distribuția sarcinii în timpul mișcărilor umane.
În interiorul articulației se află lichidul sinovial - sinoviul - care este esențial pentru lubrifierea și hrănirea cartilajului. Întreaga articulație este închisă într-o capsulă densă, subțire, înconjurată de mușchi puternici ai coapselor și feselor. Acești mușchi, acționând și ca amortizoare, servesc la prevenirea rănirii articulației șoldului.
Dezvoltarea coxartrozei începe cu modificări ale lichidului articular, care devine mai vâscos și mai gros. Din cauza lipsei de umiditate, cartilajul nu primește suficientă nutriție și începe să se usuce, își pierde netezimea și apar fisuri pe el.
Oasele nu se mai pot mișca la fel de liber ca înainte și se freacă unele de altele, ceea ce provoacă microleziune a cartilajului. Presiunea dintre oase crește, stratul cartilaginos devine mai subțire. Sub influența presiunii în creștere, oasele sunt deformate treptat, procesele metabolice locale sunt perturbate. În etapele ulterioare, există o atrofie pronunțată a mușchilor picioarelor.
Cauze
Artroza deformantă a articulației șoldului poate fi primară și secundară. Nu este întotdeauna posibil să se stabilească cauza artrozei primare. Artroza secundară apare pe fondul bolilor existente și anume:
- luxație congenitală de șold sau displazie de șold;
- boala Perthes (necroza aseptică a capului femural);
- coxartrită a articulației șoldului, care are o origine infecțioasă, reumatică sau de altă natură;
- leziuni ale oaselor pelvine - luxații, fracturi.
Displazia articulației șoldului este o malformație congenitală care uneori nu se manifestă clinic pentru o lungă perioadă de timp și în viitor (la vârsta de 25-55 de ani) poate duce la dezvoltarea coxartrozei displazice.
Artroza Coxo poate fi pe partea stângă, pe partea dreaptă și simetrică. În artroza primară, se observă adesea boli concomitente ale sistemului musculo-scheletic - în special, osteocondroză și gonartroză.
Există, de asemenea, factori de risc care contribuie la debutul bolii:
- excesul de greutate și sarcinile excesive care supraîncarcă articulațiile;
- încălcarea circulației sângelui și a metabolismului;
- schimbări hormonale;
- curbura coloanei vertebrale, picioare plate;
- varsta in varsta;
- hipodinamie;
- ereditate.
Trebuie remarcat faptul că coxartroza în sine nu este moștenită. Cu toate acestea, anumite caracteristici ale metabolismului sau structurii țesuturilor conjunctive pot crea condiții prealabile pentru dezvoltarea artrozei la un copil în viitor.
Simptomele coxartrozei
Simptomul principal al artrozei articulației șoldului este durerea în zona șoldului și a zonei inghinale, care are intensitate diferită. Se remarcă, de asemenea, rigiditate și rigiditate în timpul mișcării, o scădere a volumului muscular, scurtarea membrului afectat și o modificare a mersului din cauza șchiopătării.
Coxartroza progresează cel mai adesea lent, provocând disconfort la început și durere ușoară după efort. Cu toate acestea, în timp, durerea crește și apare în repaus.
O manifestare tipică a patologiei este dificultatea în răpirea șoldului, atunci când o persoană nu poate sta „călear" pe un scaun. Prezența și severitatea semnelor de coxartroză depind de gradul acesteia, dar sindromul durerii este întotdeauna prezent.
Există trei grade sau tipuri de artroză a articulației șoldului, care diferă în severitatea leziunii și simptomele însoțitoare:
- 1 grad. Coapsa nu doare tot timpul, ci periodic, mai ales dupa ce a mers sau a stat mult timp in picioare. Sindromul durerii este localizat în zona articulației, dar uneori se poate răspândi la picior până la genunchi. Mușchii cu coxartroză de gradul I nu scad în dimensiune, mersul nu se modifică, capacitatea motrică este păstrată pe deplin;
- gradul 2. Senzațiile de durere se intensifică, apar nu numai după alergare sau mers, ci și în repaus. Durerea este mai des concentrată în zona coapsei, dar se poate extinde până la genunchi. În momentele de încărcare grea, este dureros să călci pe membrul rănit, astfel încât pacientul începe să cruțe piciorul și șchiopătează. Gama de mișcare în articulație scade, este deosebit de dificil să mutați piciorul în lateral sau să rotiți șoldul;
- 3 grade. Durerea devine permanentă și nu dispare nici măcar noaptea. Mersul este afectat vizibil, mișcarea independentă este semnificativ complicată, iar pacientul se sprijină pe un baston. Gama de mișcare este puternic limitată, mușchii feselor și întregul picior, inclusiv piciorul inferior, se atrofiază.
- Din cauza slăbiciunii musculare, pelvisul se înclină înainte, piciorul afectat este scurtat. Pentru a compensa diferența de lungime a membrelor, pacientul înclină corpul spre partea afectată atunci când merge. Acest lucru duce la o deplasare a centrului de greutate și la creșterea stresului asupra articulației afectate.
Osteoartrita sau osteoartrita?
Artrita este o inflamație a articulației, care poate fi o boală independentă sau se poate dezvolta pe fondul unor patologii sistemice (de exemplu, reumatism). Pe lângă răspunsul inflamator, simptomele osteoartritei (mai ales în stadiile avansate) includ mobilitate limitată și modificări ale formei articulației.
În centrul modificărilor degenerative-distrofice ale artrozei se află înfrângerea țesutului cartilajului, care duce adesea la apariția inflamației. De aceea, artroza este uneori numită artroză-artrită. Și deoarece artroza este aproape întotdeauna asociată cu deformarea articulației, termenul de „osteoartrită" este aplicabil acesteia.
Referinţă:conform clasificării internaționale a bolilor (ICD-10), osteoartrita și osteoartrita sunt soiuri ale aceleiași patologii.
Diagnosticul de coxartroză
Diagnosticul de „coxartroză a articulației șoldului" se face pe baza examinării, plângerilor pacienților și a rezultatelor examinării. Cea mai informativă metodă este radiografia: în imagini puteți vedea atât gradul de deteriorare a articulației, cât și cauza bolii.
De exemplu, în displazia de șold, acetabulul este mai plat și înclinat, iar unghiul cervico-diafizar (înclinarea colului femural în plan vertical) este mai mare decât în mod normal. Deformarea părții femurului situată în imediata apropiere a articulației este caracteristică bolii Perthes.
Coxartroza de gradul 3 se caracterizează printr-o îngustare a spațiului articular, extinderea capului femural și creșteri osoase multiple (osteofite).
Dacă pacientul a avut o fractură sau luxație, semnele de traumă vor fi vizibile și la radiografii. Dacă este necesară o evaluare detaliată a stării oaselor și țesuturilor moi, se poate prescrie imagistica prin rezonanță magnetică sau tomografia computerizată.
Diagnosticul diferențial se realizează cu următoarele boli:
- gonartroza;
- osteocondroza și sindromul radicular care apar pe fondul său;
- trohanterita (inflamația osului trohanter al coapsei);
- spondilită anchilozantă;
- artrita reactiva.
Scăderea volumului muscular care însoțește gradele 2 și 3 de coxartroză poate provoca dureri în zona genunchiului. Mai mult decât atât, genunchiul doare adesea chiar mai mult decât articulația șoldului în sine. Pentru a confirma diagnosticul și a exclude gonartroza, o radiografie este de obicei suficientă.
Cu boli ale coloanei vertebrale - osteocondroza și rădăcinile nervoase ciupite - durerea este foarte asemănătoare cu coxartroza. Cu toate acestea, apare pe neașteptate, după o mișcare nereușită, o întoarcere bruscă a corpului sau ridicarea unei greutăți. Senzațiile de durere încep în regiunea fesieră și se răspândesc pe partea din spate a piciorului.
Sindromul radicular se caracterizează prin durere severă la ridicarea unui membru drept dintr-o poziție dorsală. Cu toate acestea, nu există dificultăți în timpul abducției laterale a piciorului, ca în cazul coxartrozei. Este de remarcat faptul că osteocondroza și artroza articulației șoldului sunt adesea diagnosticate simultan, deci este necesară o examinare cuprinzătoare.
Trohanterita, sau bursita trohanterică, se dezvoltă rapid, spre deosebire de artroza, care poate progresa lent în ani și chiar decenii. Sindromul de durere se acumulează într-o săptămână sau două, în timp ce este destul de intens. Cauza trohanteritei este trauma sau exercițiul excesiv. Mișcarea nu este limitată și piciorul nu este scurtat.
Spondilita anchilozantă și artrita reactivă pot fi, de asemenea, însoțite de simptome care imită coxartroza. Semnul distinctiv al unor astfel de boli este apariția durerii în principal noaptea. Șoldul poate doare destul de rău, dar atunci când mergeți și vă mișcați, durerea scade. Dimineața, pacienții sunt îngrijorați de rigiditate, care dispare după câteva ore.
Tratamentul artrozei articulației șoldului
Coxartroza poate fi vindecată conservator sau chirurgical. Alegerea metodei de tratament depinde de stadiul și natura cursului procesului patologic. Dacă este diagnosticat cu 1 sau 2 grad de boală, se tratează cu medicamente și fizioterapie. După ameliorarea simptomelor acute, la acestea se adaugă exerciții terapeutice și masaj. Dacă este necesar, este prescrisă o dietă specială.
Cu cât coxartroza este depistată și tratată mai devreme, cu atât prognosticul este mai favorabil. Cu ajutorul medicamentelor și măsurilor terapeutice, puteți încetini semnificativ procesul patologic și puteți îmbunătăți calitatea vieții.
Medicamentele antiinflamatoare nesteroidiene (AINS) sunt utilizate pentru a calma durerea și inflamația. Trebuie remarcat faptul că anestezia se efectuează în cel mai scurt curs posibil, deoarece medicamentele din clasa AINS pot afecta negativ tractul digestiv și pot încetini procesele de regenerare în țesutul cartilaginos.
Este posibilă accelerarea refacerii cartilajului cu ajutorul condroprotectorilor. Cu toate acestea, aceste fonduri sunt eficiente doar în stadiile incipiente ale bolii, când cartilajul hialin nu este complet distrus. Condroprotectorii sunt prescriși sub formă de tablete sau injecții intraarticulare.
Pentru a îmbunătăți alimentarea cu sânge a articulației, se folosesc vasodilatatoare. Pentru spasmele musculare sunt recomandabile relaxantele musculare.
În cazul sindromului de durere persistentă, care este greu de eliminat cu pastile, se fac injecții în articulația șoldului. Corticosteroizii ameliorează bine inflamația și durerea.
Terapia medicamentoasă poate fi completată și cu agenți topici - unguente și geluri. Nu au un efect pronunțat, dar ajută la combaterea spasmelor musculare și la reducerea durerilor.
Fizioterapia ajută la îmbunătățirea circulației sângelui și a nutriției cartilajelor. Pentru coxartroză, proceduri precum terapia cu unde de șoc (SWT), magnetoterapia, laserul infraroșu, ultrasunetele și băile cu hidrogen sulfurat s-au dovedit a fi excelente.
Operațiune
Tratamentul osteoartritei în stadiul 3 poate fi doar chirurgical, deoarece articulația este aproape complet distrusă. Pentru a restabili funcția articulației șoldului, se efectuează artroplastie parțială sau totală.
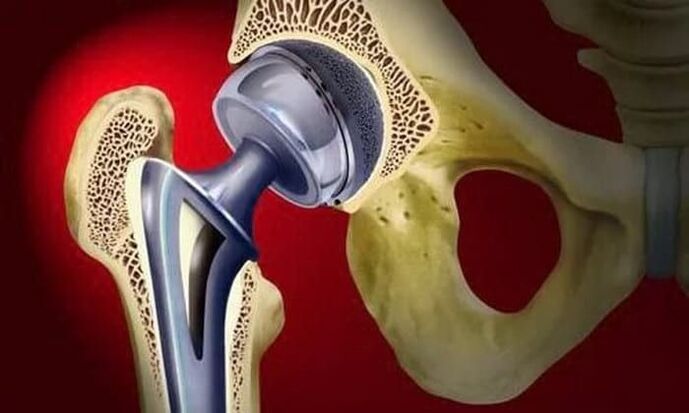
Tratamentul chirurgical se recurge la cazurile avansate de artroză, când terapia conservatoare este neputincioasă.
În protezarea parțială, numai capul femurului este înlocuit cu o proteză artificială. Protezarea totala inseamna inlocuirea atat a capului femural cat si a acetabulului. Operația se efectuează sub anestezie generală, iar în majoritatea covârșitoare a cazurilor (aproximativ 95%) funcția articulației șoldului este complet restabilită.
În perioada de reabilitare, pacientului i se prescriu antibiotice pentru a preveni complicațiile infecțioase. Cusăturile sunt îndepărtate în ziua 10-12 și începe terapia cu exerciții fizice. Medicul curant ajută pacientul să învețe să meargă și să distribuie corect sarcina pe membrul operat. Exercițiile fizice sunt un pas important pentru creșterea forței musculare, a rezistenței și a elasticității.
Capacitatea de lucru este restabilită în medie la 2-3 luni de la operație, dar pentru persoanele în vârstă această perioadă poate fi de până la șase luni. La finalizarea reabilitării, pacienții se pot mișca complet, pot lucra și chiar pot face sport. Durata de viață a protezei este de cel puțin 15 ani. Pentru a înlocui o proteză uzată, se efectuează o a doua intervenție chirurgicală.
Efecte
Fără un tratament în timp util și adecvat, coxartroza nu numai că poate înrăutăți semnificativ calitatea vieții, dar poate duce și la dizabilitate și dizabilitate. Deja în a doua etapă a artrozei, pacientului i se administrează al 3-lea grup de dizabilități.
La scurtarea membrului afectat cu 7 cm sau mai mult, atunci când o persoană se mișcă numai cu ajutorul mijloacelor improvizate, este alocat un al doilea grup. Primul grup de invaliditate este primit de pacienții cu gradul 3 de coxartroză, însoțit de o pierdere completă a capacității motorii.
Indicațiile pentru examenul medical și social (MSK) sunt:
- curs lung de artroză, mai mult de trei ani, cu exacerbări regulate. Frecvența exacerbărilor este de cel puțin trei ori la fiecare 12 luni;
- a suferit o intervenție chirurgicală endoprotetică;
- tulburări severe ale funcției musculo-scheletice a membrului.
Profilaxie
Principalele măsuri de prevenire a coxartrozei sunt dieta (dacă sunteți supraponderal) și activitatea fizică regulată, dar moderată. Este foarte important să se evite rănirea regiunii pelvine și hipotermia.
În prezența factorilor de risc pentru dezvoltarea artrozei, precum și a tuturor pacienților cu o boală diagnosticată, înotul este benefic. Sporturi precum alergarea, săriturile, fotbalul și tenisul nu sunt recomandate.

























